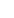DRG/DIP支付時代,醫(yī)生如何用一份體檢報告讓患者少花錢、早出院?
在醫(yī)保DRG/DIP支付改革下,患者住院費用被"打包定價",醫(yī)院既要控成本又要保療效。如何讓有限的醫(yī)保資金"花在刀刃上"?
答案或許藏在患者入院前的那份體檢報告里。
本文揭秘三甲醫(yī)院正在推行的"院前檢查革命",讓患者住院時間縮短30%、自費比例下降,醫(yī)生卻說"這才是雙贏"。
一、DRG支付倒逼醫(yī)療模式轉型:從"住院查全套"到"精準查漏補缺"
傳統(tǒng)住院流程中,患者常需重復門診檢查,既浪費醫(yī)保資金又延長住院時間。DRG/DIP支付模式下,每個病種費用"封頂",倒逼醫(yī)生轉變思路:
- 體檢報告價值倍增:健康管理中心的血常規(guī)、影像學等數(shù)據(jù)可直接用于診斷,避免重復檢查
- 檢查費用重新分配:將省下的檢查費用于精準治療,如選擇療效更優(yōu)的集采藥品或新型治療技術
- 住院日縮短成硬指標:北京協(xié)和醫(yī)院通過院前檢查預評估,將膽囊切除術平均住院日從5天壓縮至2.8天
案例:浙江某三甲醫(yī)院推行"體檢報告預審制",對高血壓住院患者取消重復生化檢查,節(jié)省的費用用于動態(tài)血壓監(jiān)測和靶器官評估,并發(fā)癥檢出率提升20%。
二、四步打造"院前-住院"無縫銜接體系
1. 建立體檢報告智能預警系統(tǒng)
- 開發(fā)AI解讀工具,自動標記異常指標(如腫瘤標志物異常、CT結節(jié)等)
- 心內科試點顯示:68%的冠心病患者可通過院前心電圖直接確診,住院后僅需冠脈造影確認
2.制定分級檢查清單檢查類型

注:上海瑞金醫(yī)院通過該清單,使肺癌術前檢查成本降低42%
3. 推行"檢查-治療"套餐式管理
- 針對糖尿病等慢性病:院前完成并發(fā)癥篩查,住院直接進行胰島素泵治療
- 某省級醫(yī)院數(shù)據(jù)顯示:該模式使患者住院藥占比從45%降至32%,治療有效率提升至91%
4. 構建多學科快速響應機制
- 設立"院前檢查MDT門診",體檢異常患者直接進入專科診療通道
- 四川華西醫(yī)院實踐表明:該機制使消化道腫瘤患者從確診到手術時間縮短5.7天
三、破解三大實施難題的實戰(zhàn)經驗
難題1:體檢數(shù)據(jù)質量參差不齊
- 解決方案:建設好本院的健康管理(體檢)中心檢查設備與住院部同品牌、同批次校準
難題2:醫(yī)患信任危機
- 話術模板:"您的體檢報告顯示(具體異常指標),這次住院我們主要解決(核心問題),其他指標出院后可通過(隨訪方案)持續(xù)觀察"
難題3:績效考核沖突
- 建立"結余資金二次分配"機制,將DRG結余的30%用于獎勵優(yōu)化檢查流程的科室
四、未來已來:從成本中心到價值醫(yī)療
國家衛(wèi)健委最新監(jiān)測顯示,推行院前檢查優(yōu)化的醫(yī)院呈現(xiàn)三大變化:
1. 藥耗占比下降9-15個百分點,醫(yī)療服務收入占比突破35%
2. 患者滿意度提升至92%,主要源于"少抽血、少排隊"體驗
3. 醫(yī)生科研產出增加,基于體檢大數(shù)據(jù)的臨床研究論文增長3倍
DRG支付不是"緊箍咒",而是醫(yī)療價值重構的契機。當一份體檢報告成為精準醫(yī)療的"導航圖",當檢查費用轉化為治療效益,我們正在見證中國醫(yī)療從"規(guī)模擴張"到"內涵發(fā)展"的歷史性跨越。這不僅是支付方式的變革,更是醫(yī)者仁心的智慧升華。
(本文數(shù)據(jù)來源:國家衛(wèi)健委2024年醫(yī)療質量報告、DRG改革白皮書)
注:文章來源于網絡,如有侵權,請聯(lián)系刪除




 全部商品分類
全部商品分類